La spesa privata crea povertà
Il Servizio Sanitario Nazionale nacque per curare tutti, senza distinzioni. Ma oggi quella promessa universale vacilla: ticket pesanti, farmaci a carico delle famiglie, cure dentistiche escluse e liste d’attesa che spingono verso il privato. Il risultato? Già nel 2022 l’8,6% delle famiglie ha affrontato spese sanitarie “catastrofiche” e il 3,7% è caduto o ricaduto sotto la soglia di povertà dopo aver pagato cure mediche.
Sono i dati del rapporto dell’Organizzazione Mondiale della Sanità Can people afford to pay for health care? New evidence on financial protection in Italy, firmato da Giovanni Fattore, professore ordinario del Dipartimento di Scienze Sociali e Politiche alla Bocconi, e Luigi M. Preti, ricercatore al CERGAS nella stessa università. Ma la vera notizia è che quei numeri raccontano il futuro: senza un deciso aumento della spesa pubblica, la quota di famiglie in difficoltà economica per curarsi continuerà a crescere fino al 2060.
“Nei prossimi decenni senza investimenti mirati il diritto alla salute rischia di diventare un lusso”, avverte Fattore. “L’invecchiamento, le spinte commerciali verso trattamenti inutili e la stagnazione della spesa pubblica spingeranno inevitabilmente più famiglie verso la povertà sanitaria.”
Dove finiscono i soldi
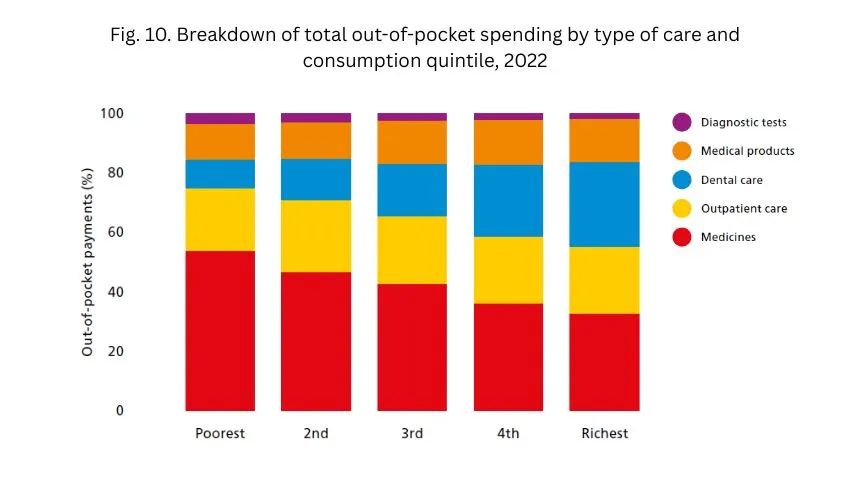
Nel 2022 il 39% della spesa privata è andato a farmaci ambulatoriali, il 23% a prestazioni ambulatoriali, il 22% al dentista e il 14% a dispositivi medici. Ma i pesi cambiano a seconda del reddito: i più poveri spendono soprattutto in farmaci (54%), i più ricchi dal dentista (29%). Per le famiglie più fragili la spesa catastrofica è guidata da medicine e prestazioni ambulatoriali; per quelle più benestanti dalle cure odontoiatriche. Per i farmaci la cosa più inquietante è che un miliardo è speso per farmaci di marca quando sono presenti farmaci equivalenti (generici) meno costosi.
La concentrazione della spesa è evidente: nel 2022 l’incidenza delle spese catastrofiche è stata del 27% tra le famiglie più povere, del 18% tra quelle guidate da persone economicamente inattive, del 13% tra anziani soli e dell’11% tra i nuclei con due o più figli.
E la situazione peggiorerà: dal 2025 i ticket sono aumentati in media del 5,8%, con un impatto più forte nel Sud. “I co-payment non proteggono chi ha meno”, spiega Preti. “Senza tetti legati al reddito e con forti disparità regionali, rischiamo due Italie della salute: una dove si accede, e una dove si rinuncia.”
Nord e Sud: un divario che si allarga
Il 50% delle famiglie colpite da spese catastrofiche vive nel Mezzogiorno, pur rappresentando meno del 40% della popolazione. Qui la probabilità di impoverirsi per curarsi è più che doppia rispetto al Nord. E la mobilità sanitaria lo conferma: nel 2022 il 72% dei ricoveri “in fuga” verso altre regioni ha riguardato pazienti del Sud.
Il quadro europeo peggiora il confronto: nel 2022 l’Italia aveva un livello di spesa sanitaria catastrofica superiore alla media Ue e più alto di tutti i paesi dell’Europa occidentale tranne il Portogallo. Nel 2023 i pagamenti out-of-pocket rappresentavano il 23% della spesa sanitaria corrente, contro il 17% della media EU14 e il 19% della EU27.
La spesa pubblica in salute in Italia (6,7% del Pil nel 2022) resta inferiore a quella di quasi tutti i paesi dell’Europa occidentale, e nel 2024 la quota di popolazione a rischio povertà o esclusione sociale era del 23%, sopra la media UE (21%).
Il mancato bisogno
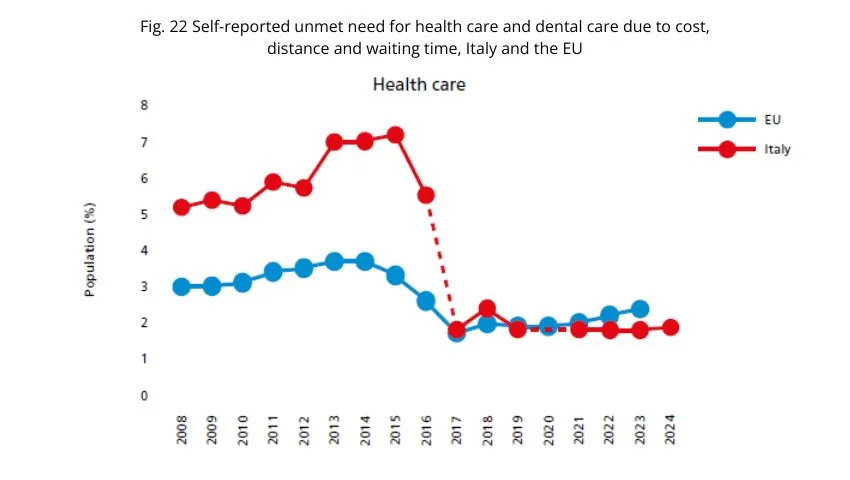
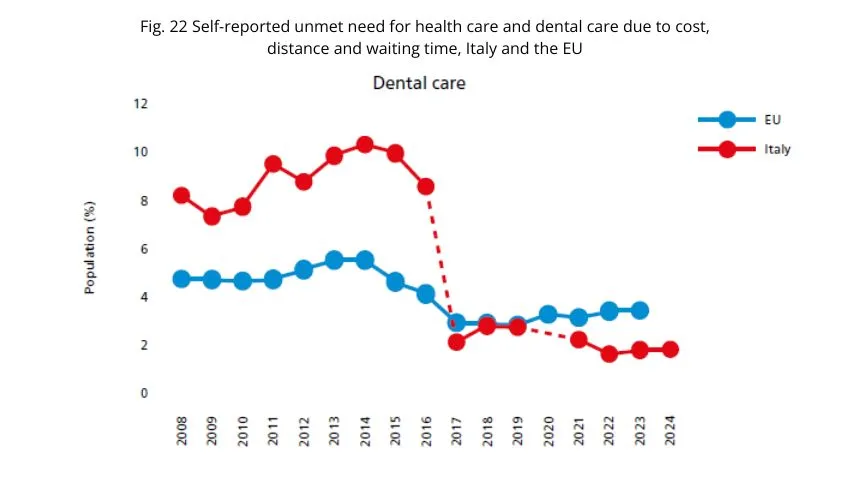
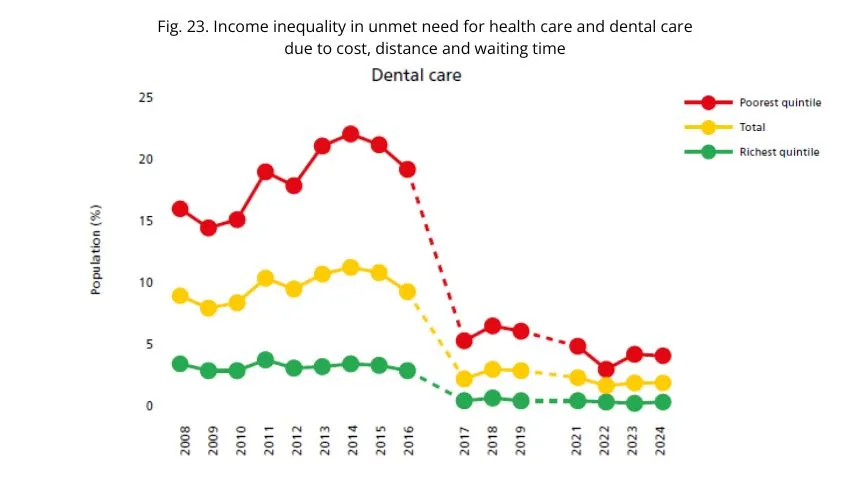
Al disagio economico si aggiunge quello dell’accesso. L’“unmet need” – cioè il bisogno di cure non soddisfatto – mostra un forte divario di reddito: il mancato accesso è maggiore tra i poveri e raggiunge i livelli più alti nelle cure dentistiche, ancora più che per visite sanitarie o farmaci prescritti.
Le raccomandazioni Oms
Il rapporto invita a intervenire subito:
- introdurre un tetto nazionale ai ticket proporzionato al reddito;
- estendere le esenzioni a tutte le persone in età lavorativa con redditi bassi;
- ridurre i “co-payment evitabili” con un maggiore uso di farmaci generici (oggi solo il 9% del valore del mercato in Italia, contro il 27% medio Ocse);
- ampliare la copertura pubblica per cure dentistiche e dispositivi medici;
- coprire i costi di viaggio per i pazienti più poveri che devono curarsi fuori regione;
- estendere il diritto alle prestazioni del Ssn anche agli adulti migranti privi di documenti.
Il rapporto critica inoltre la detrazione fiscale del 19% sulle spese sanitarie oltre i 129 euro annui, perché finisce per favorire chi ha redditi più alti.
Maria e Antonio vivono a Bari, hanno due figli adolescenti. Entrambi lavorano, ma con redditi modesti. Quando uno dei ragazzi deve mettere l’apparecchio, il preventivo del dentista supera i 2.000 euro. Non rientra nei livelli essenziali di assistenza. Devono scegliere: rateizzare il costo o rinunciare ad altre spese familiari. Intanto, per un’ecografia urgente Antonio paga 120 euro in una clinica privata: altrimenti avrebbe dovuto aspettare tre mesi. È un esempio, ma realistico: già oggi il 48% delle visite specialistiche è pagato interamente dai cittadini.
Se le politiche non cambiano, le simulazioni mostrano che entro il 2060 anche un modesto aumento delle spese private potrebbe spingere molte più famiglie in difficoltà. Una coppia di anziani nel Sud, con pensioni minime, potrebbe trovarsi a spendere metà del proprio reddito per farmaci cronici, visite specialistiche e dispositivi medici. In mancanza di tetti ai ticket e con il divario Nord-Sud ancora più ampio, chi ha risorse continuerà a curarsi, chi non le ha rinuncerà.